🩺 En bref : Points essentiels pour vivre avec une hernie foraminale
- 🔎 La hernie foraminale est une atteinte précise de la colonne vertébrale, ciblant la sortie des racines nerveuses par le foramen.
- 🔥 Les principaux symptômes incluent douleur lombaire irradiant vers les jambes, perte de sensibilité ou faiblesse musculaire, impactant la mobilité.
- 🧠 Le diagnostic repose sur l’examen neurologique détaillé complété par l’IRM, parfois associé à un scanner ou un électromyogramme.
- 💊 Traitement conservateur en premier recours : antalgiques, infiltrations, kinésithérapie spécifique et adaptation de la posture au quotidien.
- 🏃 Les exercices adaptés (marche, natation, yoga doux) jouent un rôle majeur dans la rééducation et la prévention des récidives.
- 🪑 L’ergonomie, une hygiène de vie saine et la gestion du stress sont clés pour améliorer la qualité de vie.
- ❗ La chirurgie est réservée aux signes de gravité, échec du traitement ou complications neurologiques.
Définition et causes principales de la hernie foraminale
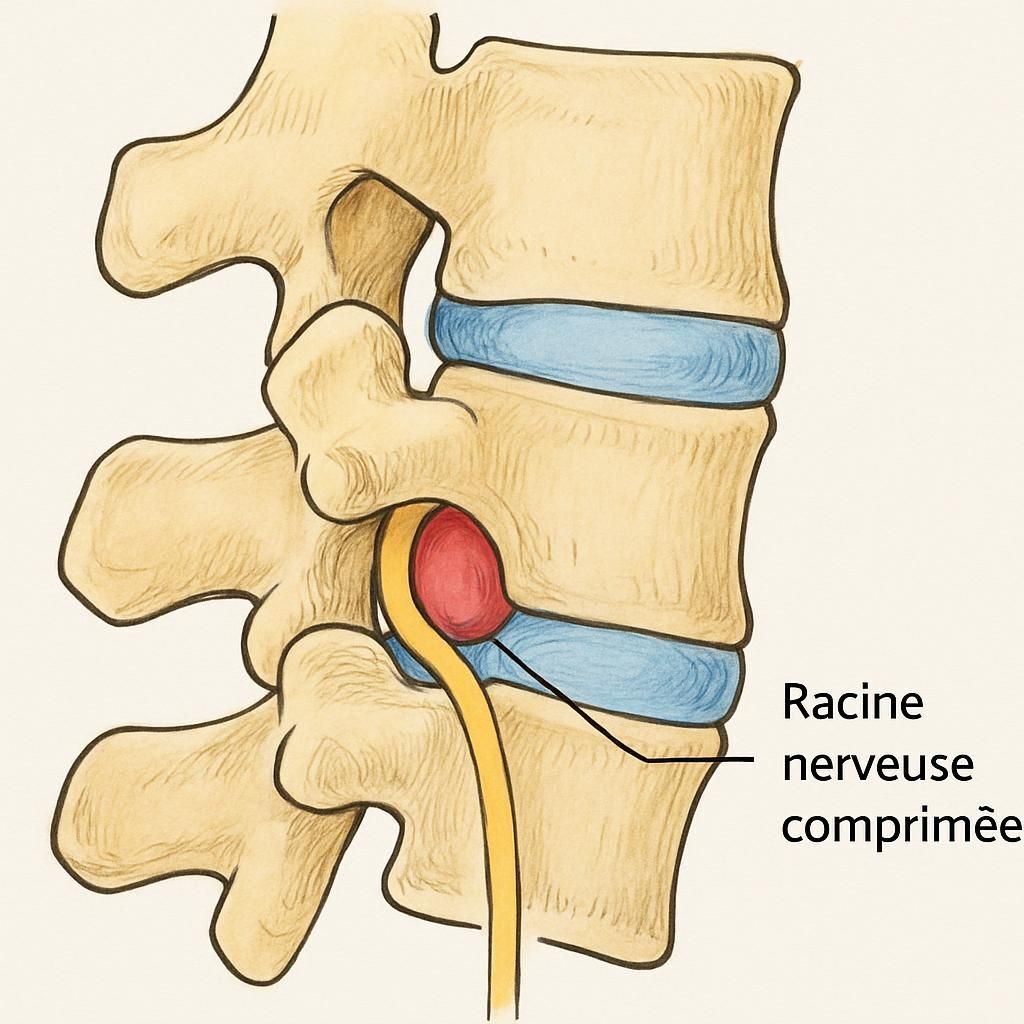
La hernie foraminale se caractérise par la sortie anormale d’une partie du disque intervertébral dans le foramen, cet espace situé entre deux vertèbres à travers lequel passent les racines nerveuses. Lorsque ce déplacement se produit, il entraîne une compression nerveuse à l’endroit même où le nerf quitte la colonne vertébrale. Celle-ci provoque une douleur aigüe, souvent décrite comme fulgurante, qui peut s’étendre de la région lombaire vers la fesse, la cuisse, et parfois même jusqu’au pied.
Ce type de hernie discale est encore trop souvent confondu avec d’autres formes, alors qu’il implique des conséquences et une approche thérapeutique qui lui sont propres. L’impact sur la vie quotidienne peut être profond : chaque effort, mouvement anodin ou simple changement de position sollicite cette zone sensible, limitant la mobilité et entraînant une fatigue liée à la gestion constante de la douleur.
Les causes principales de cette pathologie incluent la dégénérescence naturelle des disques liée au vieillissement, mais aussi la répétition de gestes inadaptés, le port de charges lourdes de façon non ergonomique, ou encore les suites d’un traumatisme. À cet ensemble de facteurs de risque s’ajoutent la sédentarité, les mauvaises postures au travail ou à la maison, ainsi que le surpoids, qui aggrave la pression sur la colonne lombaire.
Une anecdote fréquemment rapportée par des patients : un simple ramassage d’un objet au sol ou la torsion rapide du dos lors d’une activité quotidienne a pu déclencher une vive douleur, première manifestation d’une hernie foraminale souvent déjà silencieusement installée.
Différences entre hernie foraminale, centrale et paraforaminale
Lorsqu’on évoque la hernie discale, il est essentiel de distinguer trois localisations principales selon la direction du déplacement du disque intervertébral : la hernie centrale, la paraforaminale, et enfin la hernie foraminale.
La version centrale concerne l’alignement médian du canal rachidien, où l’extrusion discale vient comprimer la moelle épinière ou les racines situées en plein centre. La paraforaminale, quant à elle, touche une zone proche du foramen mais reste légèrement décalée, tandis que la hernie foraminale s’insinue précisément dans le foramen, là où la racine nerveuse quitte la colonne. Cette particularité explique l’intensité et la topographie des symptômes ressentis.
Le tableau suivant synthétise les principales différences 👇
| Type de hernie | Localisation | Compression principale | Exemple |
|---|---|---|---|
| Foraminale 🟦 | Dans le foramen intervertébral | Racine nerveuse à sa sortie | L4-L5, L3-L4 |
| Paraforaminale 🟩 | Près du foramen | Racine pré-foraminale | L5-S1 |
| Centrale 🟥 | Canal rachidien central | Moelle/queue de cheval | Zones sus-jacentes |
Mécanismes physiopathologiques et compression nerveuse
Le point crucial de la hernie foraminale réside dans la compression mécanique de la racine nerveuse. Lorsque le disque intervertébral perd sa souplesse – souvent avec l’âge ou suite à des microtraumatismes répétés – il peut s’affaisser et migrer vers la sortie du foramen. Cette pression sur le nerf perturbe l’influx nerveux, générant des signaux douloureux et, dans certains cas, des troubles moteurs ou sensitifs.
L’inflammation locale s’ajoute à la compression, aggravant le ressenti douloureux mais aussi l’œdème autour du nerf. Une illustration typique : une personne âgée, longtemps sedentarisée, développe une douleur brutale après avoir soulevé un carton. L’IRM montrera alors parfois la hernie compressive avec œdème inflammatoire autour de la racine concernée.
Facteurs de risque : âge, postures et habitudes à risque
Les statistiques montrent que la majorité des hernies foraminales touchent des personnes de plus de 45 ans. Le vieillissement du disque intervertébral, qui perd en hydratation, favorise la fissuration et la migration du noyau.
- 🧓 L’âge : le facteur principal
- 🏋️ Mauvaises postures (flexion répétée, dos voûté ou penché)
- 💺 Travail assis prolongé sans pause ni adaptation ergonomique
- ⚠️ Port de charges lourdes en torsion du corps
- 🍔 Surpoids et sédentarité
Les habitudes comme le jardinage en flexion prolongée, le bricolage intensif ou la conduite prolongée sont autant d’exemples susceptibles de mettre le dos à l’épreuve. Prévenir, c’est donc repérer ces facteurs et corriger au plus tôt la façon de solliciter sa colonne vertébrale.
Reconnaître les symptômes spécifiques d’une hernie foraminale
Savoir reconnaître les manifestations cliniques spécifiques d’une hernie foraminale aide à agir rapidement et à éviter les complications. Certains signes sont typiques, d’autres plus discrets et trompeurs.
Douleurs lombaires irradiantes et troubles sensitifs associés
Le symptôme majeur reste la douleur lombaire qui diffuse dans une jambe : il s’agit alors d’une sciatique, qui épouse le trajet du nerf comprimé. Selon que la hernie siège sur L3-L4 ou L4-L5, l’irradiation et la zone de gêne varient. Parfois, le patient décrit également des fourmillements, des picotements, ou des sensations de décharges électriques.
L’apparition de troubles sensitifs (perte de sensation, fourmillements) ou de faiblesse dans la jambe relance l’alerte, en signalant que la compression n’est pas qu’inflammatoire, mais bien mécanique. L’intensité de la douleur, surtout en position assise ou lors de certains gestes, oriente le niveau de gravité de la hernie foraminale.
Impact sur la mobilité et signes d’aggravation à surveiller
Avec l’évolution, la douleur peut limiter la mobilité, empêchant certains mouvements simples comme enfiler une chaussure, monter un escalier ou participer à une activité physique modérée.
Des signes d’aggravation à ne pas sous-estimer incluent une baisse de la force musculaire, une accentuation de la douleur lors de la toux ou des efforts, ou la gêne persistante malgré le repos. Dans les cas les plus avancés, une perte involontaire du contrôle des sphincters (troubles urinaires ou fécaux) nécessite une consultation en urgence, pouvant justifier une chirurgie rapide.
Recevoir un diagnostic précoce est donc vital pour éviter de basculer vers des stades irréversibles.
Diagnostic précis de la hernie foraminale : examens et méthodes
Le parcours de diagnostic s’avère souvent complexe en raison de la similarité des symptômes avec d’autres affections lombaires. L’analyse doit donc être méthodique et rigoureuse, mêlant observations cliniques et imagerie.
Tests cliniques et neurologiques pour identifier la hernie
Un examen médical minutieux est la première étape. Le professionnel vérifie la force musculaire, la sensibilité cutanée, la mobilité articulaire et la qualité des réflexes.
Les tests spécifiques comme celui de Lasègue, consistant à lever la jambe tendue pour reproduire la douleur, aident à objectiver l’atteinte radiculaire. Une analyse comparée gauche/droite et l’évaluation de la station debout, de la marche sur les talons ou les pointes, renseignent sur l’extension de la souffrance nerveuse.
Faire appel à un ou une kinésithérapeute permet également de préciser le retentissement fonctionnel sur les gestes quotidiens via des tests ciblés.
Utilité de l’IRM et autres techniques d’imagerie
L’IRM occupe une place majeure, car elle permet de visualiser précisément la hernie foraminale, la compression nerveuse, la réduction du foramen ainsi que l’inflammation avoisinante. L’examen repère la localisation (L3-L4, L4-L5…), la taille de la protrusion et sa relation exacte avec la racine nerveuse.
Dans certains cas, le scanner est complété pour évaluer l’état osseux, en particulier s’il existe une suspicion de cause arthrosique ou une malformation vertébrale. D’autres examens, comme l’électromyogramme, peuvent préciser la localisation et la sévérité de l’atteinte nerveuse.
Le diagnostic final résulte toujours de la mise en commun des informations cliniques et de l’imagerie, avec une expérience médicale indispensable pour ajuster la prise en charge au cas concret.
Traitements conservateurs efficaces pour vivre avec une hernie foraminale
Face à la hernie foraminale, le traitement prioritaire cible la diminution de la douleur et la récupération fonctionnelle, tout en limitant au maximum le risque de séquelle.
Médicaments et injections : réduire la douleur et l’inflammation
Les anti-inflammatoires non stéroïdiens (AINS), analgesiques classiques, voire opioïdes légers, sont le socle du traitement initial. Leur objectif est double : calmer la douleur et freiner l’inflammation locale qui entretient la compression.
Lorsque l’amélioration est insuffisante, les infiltrations de corticoïdes sous contrôle radiologique apportent un soulagement ciblé et rapide, notamment en cas de signe de compression nerveuse marqué. Les patients décrivent souvent un mieux dans les jours qui suivent l’injection, permettant la reprise progressive des activités.
| ⏳ Objectif | ⚗️ Option thérapeutique | 💡 Bénéfices |
|---|---|---|
| Antalgie | AINS, paracétamol, opioïdes faibles | Calme la douleur, facilite la mobilité |
| Anti-inflammatoire | Corticoïdes oraux ou infiltrations | Réduit l’inflammation et la compression |
| Action locale | Infiltrations radioguidées | Effet rapide et ciblé, souvent décisif |
La vigilance concernant les effets secondaires et la durée du traitement reste constante. L’implication du patient dans son protocole thérapeutique fait souvent la différence.
Rôle essentiel de la kinésithérapie et des exercices adaptés
La kinésithérapie est au centre du parcours de soin. Un programme d’exercices personnalisés vise à renforcer les muscles du tronc, améliorer la flexibilité et corriger les mauvaises attitudes. Les exercices de gainage doux, l’étirement progressif des ischio-jambiers ou du psoas, ainsi que la rééducation proprioceptive réduisent la fréquence et l’intensité des douleurs.
Outre la prise en charge active en cabinet, le kinésithérapeute enseigne des exercices à continuer au domicile pour une efficacité maximale. Certains patients combinent également la physiothérapie, la chiropractie encadrée et l’acupuncture, avec des résultats variables mais souvent complémentaires.
La régularité et l’écoute du corps sont les clefs pour tirer profit de cette approche multidimensionnelle.https://www.youtube.com/watch?v=ZjuyP_VMB_c
Adapter son quotidien pour mieux gérer une hernie foraminale
Être atteint d’une hernie foraminale impose une réorganisation du quotidien, visant à limiter la douleur, préserver la mobilité et améliorer la qualité de vie. S’y adapter rapidement évite l’engrenage de la sédentarité et du repli sur soi.
Ergonomie au travail et gestes domestiques à privilégier
L’aménagement du poste de travail figure au premier plan. On recommande :
- 🪑 Utilisation d’un siège adapté, réglé à la bonne hauteur
- 💻 Placement de l’écran à hauteur des yeux
- ⏱️ Pauses actives toutes les 45 minutes (se lever, marcher, étirer doucement le dos)
- 📚 Support de documents pour éviter la torsion cervicale
Dans la sphère domestique, il est préférable de privilégier :
- ⏬ Le port modéré de charges, en fléchissant les genoux et non le dos
- ♻️ Le fractionnement des tâches ménagères pour éviter toute position prolongée
- 💡 Un séquençage clair des mouvements, évitant gestes brusques ou torsions rapides
Ces adaptations, inspirées de l’ergonomie professionnelle, sont transposables à chaque contexte de la vie courante, qu’il s’agisse de cuisiner, jardiner ou faire du bricolage.
Éviter les positions et mouvements aggravants
Certaines positions sont notoirement délétères pour une hernie foraminale :
- 🚗 Station assise prolongée en voiture ou au bureau
- 🙅 Positions de flexion extrême ou de torsion soutenue
- 😓 Activités sportives à fort impact (course intensive, sauts, sports de contact)
Prendre conscience de ses propres limites permet d’éviter les gestes “accidents”. Il est conseillé de s’arrêter dès les premiers signaux d’alerte : augmentation de la douleur, engourdissement, sensation de “courant électrique”.
Cette vigilance n’exclut pas la reprise d’une activité physique adaptée, mais elle en conditionne la sécurité et la longévité du dos.
Exercices physiques recommandés et rééducation durable
La reprise d’une activité physique constitue la pierre angulaire de la rééducation après hernie foraminale. Elle se fait progressivement, en adaptant le choix des exercices au ressenti et au niveau d’avancement de la douleur.
Activités douces : marche, natation, yoga et Pilates encadré
La marche régulière, adaptée au rythme de chacun, est un excellent moyen de maintenir la mobilité et l’endurance sans forcer sur la colonne. La natation, pratiquée dans une eau tempérée, libère la colonne vertébrale du poids corporel, favorise le relâchement musculaire et restaure la confiance en ses capacités.
Le yoga thérapeutique et le Pilates encadré par des professionnels sont très prisés pour leurs effets sur la souplesse, l’équilibre et l’alignement. Dans ces disciplines, l’accent est mis sur le contrôle de la respiration et la mobilisation douce, loin de toute force excessive.
S’engager dans ces activités n’est pas réservé aux sportifs ! L’accès par petits pas est la meilleure façon de stabiliser les progrès sans courir le risque de rechute.
Importance du renforcement abdominal et paravertébral
Le maintien et la prévention des récidives de la hernie foraminale passent par le renforcement des muscles abdominaux profonds (notamment le transverse) et des muscles paravertébraux. Ces groupes musculaires agissent comme une véritable “ceinture naturelle” pour la colonne.
Quelques exemples d’exercices doux guidés par un kinésithérapeute :
- ⚡ Gainage statique sur le dos ou sur le côté
- 🌱 Mobilisation du bassin en position allongée
- 🦶 Exercices d’équilibre sur une jambe pour stimuler la proprioception
- 🐢 Étirements lents des ischios et du psoas
La régularité, l’écoute des signaux du corps et la progressivité garantissent une rééducation durable, évitant de retomber dans la spirale des douleurs chroniques. Ce travail de fond protège la colonne lombaire à long terme.
Quels sont les signes qui doivent pousser à consulter rapidement pour une hernie foraminale ?
Des douleurs lombaires intenses, une irradiation persistante dans la jambe, une perte de sensibilité, de force musculaire ou l’apparition de troubles urinaires/fécaux nécessitent une consultation médicale urgente pour évaluer la nécessité d’un traitement plus poussé, parfois chirurgical.
L’IRM est-elle indispensable pour le diagnostic d’une hernie foraminale ?
Oui, l’IRM est l’examen de référence car elle visualise avec précision la hernie, la compression nerveuse et l’éventuelle inflammation du foramen. Elle oriente le traitement et écarte d’autres diagnostics.
Peut-on pratiquer du sport avec une hernie foraminale ?
Oui, sous réserve d’adapter l’activité physique. Marche, natation, yoga doux et Pilates sont conseillés. Les exercices à fort impact, impliquant des sauts ou des torsions brusques, sont à éviter. Consultez votre kinésithérapeute avant toute reprise.
Les infiltrations sont-elles douloureuses et efficaces ?
La gêne lors de l’infiltration est modérée et temporaire. Cet acte est souvent très efficace pour réduire rapidement la douleur, facilitant la reprise de la mobilité et l’engagement dans la kinésithérapie.
Une hernie foraminale peut-elle guérir sans chirurgie ?
Dans la majorité des cas, un traitement conservateur adapté (médicaments, infiltrations, kinésithérapie) permet un soulagement durable. La chirurgie n’est envisagée que si la douleur persiste ou s’il existe un déficit neurologique important.

